羊水検査「激減」が映し出す日本の産婦人科医療の転換点✉️93✉️
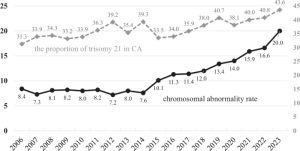
国立成育医療研究センターの調査によれば、2014年に1万6454件あった羊水検査は、2023年には5620件まで落ち込んでいます。ピーク時の3分の1です。
元論文は、2026年3月2日付けのJournal of Human Genetics誌に発表されています。
この数字だけを見れば、「出生前検査そのものが減ったのではないか」と考える人もいるかもしれません。しかし実際には、起きていることはその逆です。出生前検査はむしろ拡大しています。その中心にあるのが、2013年に日本へ導入されたNIPT(新型出生前診断)です。
NIPTは、母体の血液中に含まれる胎児由来DNA断片を解析することで、胎児の染色体異常の可能性を調べる検査です。導入当初は約7700件だった検査数は、2023年には4万件を超える規模へと急増しました。つまり、日本の出生前検査は、「侵襲的でリスクを伴う検査を必要最小限に絞り込む時代」へ移行したのです。
この変化は単なる技術革新ではありません。そこには、医療の意思決定、家族の心理、社会の価値観、さらには「命の情報」をどこまで事前に知るべきかという、極めて根源的な問いが横たわっています。
「針を刺す検査」から「血液でわかる検査」へ
羊水検査は、長年にわたり出生前診断の中心に位置してきました。妊婦の腹部に細い針を刺し、羊水を採取して胎児の染色体を直接調べる検査です。ダウン症候群をはじめとする染色体異常を高い精度で診断できるため、確定診断として扱われてきました。
しかし、この検査には避けがたい問題がありました。それは、流産リスクです。確率としては0.2〜0.3%程度とされますが、検査によって妊娠を失う可能性があるという事実は、妊婦と家族にとって極めて重い意味を持ちます。
一方、NIPTは採血だけで済みます。母体への負担は小さく、流産リスクもありません。この差は決定的でした。医療技術の歴史を振り返ると、多くの場合、より低侵襲で、より安全な方法が普及していきます。外科手術が内視鏡へ、さらにロボット支援手術へ進化してきたように、出生前検査もまた、できるだけ身体を傷つけない方向へ進化してきたのです。その結果、羊水検査は第一選択ではなくなりました。
現在では、NIPTで陽性判定が出た場合や、超音波検査で異常が疑われた場合など、より限定されたケースで行われる「精査」の役割へと変化しています。これは医療システムとして見れば、極めて合理的です。不要な侵襲的検査を減らし、母体と胎児の安全性を高める。医療経済学の観点からも、効率化された多段階スクリーニングモデルと評価できるでしょう。
しかし、技術が合理化されるほど、人間側の葛藤が消えるわけではありません。むしろ、その逆の現象が起きています。
検査が日常化した社会
NIPTがもたらした最も大きな変化は、出生前検査の心理的ハードルを下げたことです。かつて羊水検査は、どこか特別な医療行為でした。針を刺すことへの恐怖もあり、受けるかどうかを慎重に考える必要がありました。
しかしNIPTは違います。採血だけです。その手軽さは、出生前検査を特別な決断から、妊婦健診の延長線上にあるオプションへと変えていきました。さらに現在では、学会認定施設だけでなく、非認定施設でもNIPTが広く提供されています。都市部では、広告を出しながら積極的に集客するクリニックも増えています。つまり、出生前検査はアクセスしにくい高度医療ではなく、消費者が選択できる医療サービスに近づいているのです。ここには現代医療特有の問題があります。
技術が簡単になるほど、人はその意味を深く考えなくなる可能性があるのです。本来、出生前検査は非常に重いテーマを含んでいます。胎児の染色体情報を知るということは、その後の人生設計や家族のあり方に直結する問題だからです。しかし、検査が日常化すると、「とりあえず受けてみる」という感覚が生まれやすくなります。
これは、テクノロジーが持つ典型的な特徴でもあります。スマートフォンが普及すると、人々は常時接続を当然視するようになった。SNSが普及すると、共有しないことが逆に不自然になった。同じように、NIPTの普及は、胎児の情報を事前に知ることを新たな常識へ変えつつあります。
この記事は無料で続きを読めます
- 「安心」を得る検査が生む、新たな不安
- 技術革新が変える命を知る権利
- これから求められるのは「技術」よりも「支援」
すでに登録された方はこちら