インフルエンザB型をよく理解する✉️72✉️
毎年話題になりやすいのはインフルエンザA型です。2025年から2026年のシーズンでは、サブクレードKというA(H3N2)亜型が早くから流行していたという話題を紹介しました。
一方、年明けから春先にかけて存在感を増すB型は、A型とは異なる性質を持ち、異なるリスクがあります。B型は、派手なニュースになりにくい一方で、学校、職場、家庭といった生活圏に深く入り込み、じわじわと影響を広げていく静かなる強敵と言える存在です。
現代社会において、感染症に関する知識は医療従事者だけのものではありません。働く世代にとっては業務継続の判断材料となり、保護者にとっては子どもの登校や受診の判断に直結し、高齢者やその家族にとっては重症化を防ぐための命綱にもなります。インフルエンザB型を正しく知ることは、個人の健康管理を超え、社会全体のリスクマネジメントにつながっているのです。

インフルエンザB型ウイルスの生物学
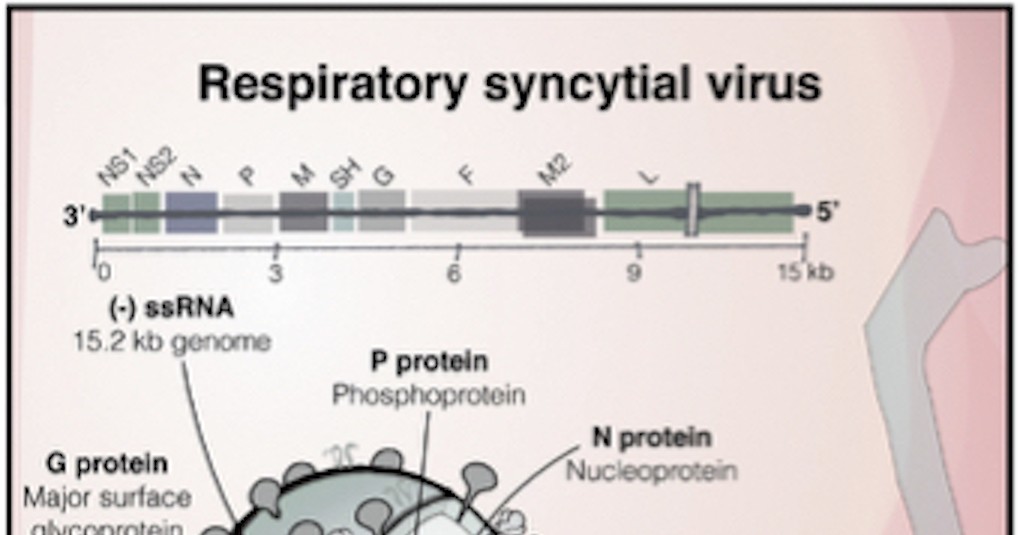
インフルエンザBウイルスのゲノムは全長14,548塩基で、一本鎖RNA(マイナス)からなる8つの分節で構成されています。この分節化されたゲノムはそれぞれが別個のヌクレオカプシドとして被覆され、さらにそれらのヌクレオカプシド全体が1枚のエンベロープに包まれています。
インフルエンザAウイルスとBウイルスの祖先、ならびにインフルエンザCウイルスの祖先は、約8,000年前に共通祖先から分岐したと推定されています。インフルエンザAウイルスとBウイルスは、その後およそ4,000年前に単一の祖先から分岐したと考えられており、さらにインフルエンザAウイルスの各サブタイプは約2,000年前に分岐したと推定されています。
近年の研究により、Wuhan spiny eelインフルエンザウイルスのような「インフルエンザB様ウイルス」や、サンショウウオや魚類など、さまざまな脊椎動物に存在するインフルエンザB様ウイルスも同定されています。
このウイルスの影響が比較的抑えられている要因の一つとして、ヒトにおいて、インフルエンザBウイルスはA型よりも進化速度が遅く、C型よりは速いという点が挙げられます。実際、インフルエンザBウイルスの変異速度は、A型の2〜3分の1程度とされています。
ウイルスとしての「出自」と「多様性」の違い
インフルエンザA型とB型の違いを理解するためには、まずウイルスそのものの「生まれ」と「生き方」に目を向ける必要があります。
A型インフルエンザウイルスは、ヒトだけでなく、鳥やブタなどさまざまな動物にも感染します。この性質が、A型を極めて厄介な存在にしています。異なる動物の体内で増殖したウイルス同士が遺伝子を交換し、これまで人類が経験したことのない性質を持つ新型ウイルスが誕生する可能性があるからです。過去のパンデミックが示すように、A型は世界規模の混乱を引き起こす「爆発力」を備えています。
一方で、インフルエンザB型の宿主は、ほぼヒトに限られています(まれにアザラシなどの海棲哺乳類で感染が報告されています)。この点は、B型が人間社会という環境に強く適応し、そこで進化してきたウイルスであることを示しています。A型のように劇的な変異によって突然その性質を変えることは少ないものの、その代わりに、人から人へと安定して感染を繰り返す能力を磨いてきました。
インフルエンザB型には、「Yamagata系統」と「Victoria系統」という二つの主要な系統が存在します。これらは数年おきに流行の主役を交代しながら、社会の中を循環してきました。ただし近年、Yamagata系統は2020年3月以降、世界的に検出されておらず、事実上消滅した可能性が高いとされています。この背景には、COVID-19の流行に伴って実施された感染症対策が影響したと考えられています。
かつてはワクチンがどちらか一方の系統しかカバーできず、流行予測が外れた年には十分な予防効果が得られないこともありました。近年、B/Yamagata系統の非検出が続くことから、三価化(BはVictoriaのみ)への移行が進んでいます。B型はA型より抗原変異が小さい傾向がある一方、ワクチンの実際の有効性は年により変動します。
流行のタイミングと「時間軸」のズレ
B型が持つ「人間社会に根付く力」は侮れません。家庭、学校、職場、高齢者施設といった日常の接点の中で、目立たない形で感染を広げ続ける。そのしぶとさこそが、B型の本質なのです。
インフルエンザB型を語るうえで欠かせないのが、流行の時間軸です。多くの人がインフルエンザを意識するのは、年末から年始にかけてでしょう。ニュースで報じられる患者数の急増、学級閉鎖の報告、職場での欠勤者の増加。その中心にいるのは、多くの場合A型です。
しかし、A型の流行が落ち着いたからといって、インフルエンザの季節が終わったわけではありません。むしろ、そこからがB型の出番です。年によって異なりますが、2月から3月、時には4月にかけて、B型はゆっくりと勢力を拡大する傾向があります。この時期は、受験や卒業・入学、年度末の業務、引っ越しなど、人生の節目が集中するタイミングでもあります。
「一度インフルエンザにかかったから、もう大丈夫だろう」という認識は、ここで大きな落とし穴になります。A型とB型は免疫学的に別物であり、A型に感染して得た免疫はB型にはほとんど効果がありません。つまり、一冬のうちに二度インフルエンザにかかることは、決して珍しい話ではないのです。
学校現場では、A型の流行がほぼ収束した後にB型が持ち込まれ、学年末になって再び欠席者が増えることがあります。家庭では、年末に親がA型にかかり、春先に子どもがB型に感染するといった時間差や地域差の連鎖も起こり得ます。この二段構えの流行を想定して行動することが、真に現実的な備えと言えるでしょう。
症状の「グラデーション」と診断の難しさ
インフルエンザB型について語られる際、よく聞かれるのが「A型より軽い」という言葉です。この表現は、必ずしも間違いではありませんが、正確でもありません。確かに、A型に多い突然の高熱や激しい悪寒といった症状が、B型では目立たないケースもあるといいます。その代わりに現れるのが、微熱が続く、熱が上がったり下がったりする、といった曖昧で判断しづらい症状です。
B型の厄介さは、こうした「グラデーション」のある症状にあります。特に注意すべきなのが、下痢や腹痛、嘔吐といった消化器症状です。特に小児では嘔吐・腹痛など消化器症状が前景に出ることがあります。風邪よりも胃腸炎を連想させるため、本人も周囲もインフルエンザを疑わず、通常通りの生活を続けてしまうことがあります。結果として、学校や職場、家庭内で感染が広がるリスクが高まります。
さらに、B型は全身の倦怠感や筋肉痛、腰痛が長引きやすい傾向があります。高齢者の場合、発熱が目立たないまま食欲不振や活動量の低下として現れることもあり、気付いたときには体力を大きく消耗しているケースも少なくありません。
診断の面でも、B型は一筋縄ではいきません。一般的な抗原検査などの迅速検査では、発症初期にウイルス量が少ないと陰性と判定されやすいことが知られています。その結果、インフルエンザではないと判断され、無理をして登校や出勤を続けてしまう例もあります。熱の高さだけに頼らず、体のだるさや消化器症状といったサインを総合的に捉える視点が求められます。