赤ちゃんの「最初の試練」を書き換える、母子免疫という新たな盾✉️73✉️
これまでRSウイルスは、「避けがたい通過儀礼」であり、同時に「どうしようもないリスク」として受け止められてきました。しかし今、その前提そのものを覆す医療技術が、この4月から開始されます。それが、妊娠中の母親にワクチンを接種し、胎盤を通じて赤ちゃんを守る「母子免疫ワクチン」という新しいアプローチです。
これは、赤ちゃん自身が免疫を獲得するのを待つのではありません。生まれた瞬間から、最も脆弱な時期を守るための「盾」を持たせてこの世界に送り出すという、発想の転換です。医療の進歩が、赤ちゃんの「最初の試練」の意味を書き換えようとしています。
そもそも「RSウイルス」とは何者なのか
RSウイルス(Respiratory Syncytial virus)は、ニューモウイルス科オルソニューモウイルス属に属するRNAウイルスの一種です。呼吸器に感染するウイルスで、乳幼児に極めて一般的かつ重要な感染症の原因です。遺伝子型は主にA型とB型に分かれ、株ごとの差異が大きいため、一度感染しても免疫は完全ではなく、繰り返し感染しながら徐々に軽症化していきます。
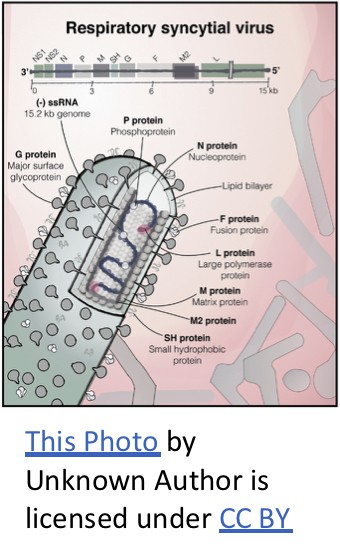
環境中では消毒薬や加熱に弱い一方、ヒトの体内では感染力・増殖力が非常に強く、呼吸器細胞同士を融合させる「合胞体」を形成して炎症を引き起こします。大人や年長児の場合、多くは鼻水や咳といった軽い症状で済みます。しかし、生後数週間から数か月の新生児や乳児では、状況は一変します。細気管支炎や肺炎を引き起こし、ゼーゼーと音を立てながら苦しそうに呼吸をする。哺乳ができなくなり、酸素投与や入院管理が必要になる。ときには呼吸停止のリスクすら伴う。RSウイルスは、乳児にとって「ただの風邪」ではありません。
問題をさらに難しくしてきたのは、これまで決定的な治療薬が存在しなかったことです。医療現場で行われてきたのは、点滴や酸素投与など、赤ちゃん自身の回復力に委ねる対症療法が中心でした。重症化リスクの高い一部の赤ちゃんには、抗体製剤(パリビズマブ(商品名:シナジス)」)を投与する方法もありましたが、高価であり、対象は限定的でした。
結果として、多くの家庭にとってRSウイルスは、防ぎようがなく、かかってしまったら祈るしかない存在だったのです。これは、医学の限界であると同時に、社会として長く受け入れてきた現実でもありました。
「母子免疫ワクチン」というパラダイムシフト
こうした状況に対し、全く異なる角度から光を当てたのが、「母子免疫ワクチン」という考え方です。従来のワクチンは、接種した本人の免疫系を刺激し、抗体を作らせることで感染症を防ぐものでした。しかし、生まれたばかりの赤ちゃんの免疫システムは未熟で、十分な免疫反応を引き出すことが難しいという根本的な課題がありました。
そこで発想を転換し、「赤ちゃんに打てないなら、母親に打てばいい」というシンプルかつ大胆な戦略が採られたのです。妊娠後期の母親にワクチンを接種することで、母体内でRSウイルスに対する強力な抗体を作り出します。その抗体は胎盤を通じて胎児に移行し、赤ちゃんは生まれた瞬間から高い防御力を備えることになります。
これは、ヒトがもともと持っている仕組みを最大限に活用する方法でもあります。私たちは、母親からさまざまな抗体を受け継いで生まれてきます。しかしRSウイルスに関しては、その自然な抗体移行だけでは防御力が十分ではありませんでした。ワクチンは、その不足分を意図的に補強する役割を果たします。
この仕組みがもたらす最大の価値は、最も重症化しやすい生後数か月間を、集中的に守れる点にあります。免疫がまだ未熟で、呼吸器も細く弱いこの時期を無事に乗り越えることができれば、その後のリスクは大きく下がります。母子免疫ワクチンは、一生の免疫を与えるものではありませんが、「最も危険な期間」を確実にカバーするための合理的な盾なのです。
医療現場が期待する「入院の劇的減少」
この技術が注目される理由は、医学的な新規性だけではありません。社会全体への影響という観点から見ても、そのインパクトは大きいものがあります。
RSウイルスの流行期になると、多くの小児科病棟は逼迫します。重症化した乳児の入院には、24時間体制の看護と医療資源が必要です。さらに、親の付き添い入院は精神的・肉体的な負担が大きく、仕事を休まざるを得ないケースも少なくありません。これは個々の家庭の問題であると同時に、社会全体の生産性にも影響を及ぼします。
海外の臨床試験では、母子免疫ワクチンによって、生後早期の重症RSウイルス感染症が大幅に減少したというデータが報告されています。入院が減るということは、医療現場の負担が軽減されるだけでなく、親が不安と疲労に押しつぶされる時間が減るということでもあります。
これは、単なる医療費削減の話ではありません。限られた医療リソースを、本当に必要な患者に集中させることができるという意味で、医療システム全体の持続可能性に関わる問題です。小児科医にとって、このワクチンは「治療」ではなく「予防」によって現場を変える、数少ないゲームチェンジャーの一つとして映っています。
未来への課題と、私たちが向き合うべきこと
もっとも、新しい医療技術が登場すれば、それだけで問題がすべて解決するわけではありません。母子免疫ワクチンを社会に根付かせるためには、いくつかの重要な課題があります。
一つは、費用負担と制度設計です。公的支援をどこまで行うのか、地域や家庭の経済状況による格差をどう防ぐのか。もう一つは、情報の伝え方です。妊婦さんが「赤ちゃんのために、自分がワクチンを接種する」という選択をするには、不安や疑問に丁寧に向き合う必要があります。
安全性については厳格な臨床試験が行われていますが、「科学的に安全」と「心理的に安心」は必ずしも一致しません。だからこそ、医療者と社会が一体となり、納得できる情報と選択肢を提供することが不可欠です。これは、科学だけの問題ではなく、信頼と対話の問題でもあります。
すでに登録済みの方は こちら